Gastroparesia: cómo diferenciarla de las digestiones pesadas, la saciedad precoz o la hinchazón.

Vaciamiento gástrico lento: Síntomas, diagnóstico y tratamiento actual.
Suscríbete a nuestra newsletter
Claves para entender tus síntomas gástricos:
La sensación de plenitud y la hinchazón son comunes en muchos trastornos, no solo en la gastroparesia. El más frecuente, la dispepsia funcional.
La prueba más útil: Un diagnóstico preciso requiere un estudio de vaciamiento gástrico de 4 horas. Los estudios de menor duración inducen a error.
El contexto importa: Diabetes o cirugías previas aumentan la probabilidad de gastroparesia.
Tu primer paso: Evita etiquetas innecesarias y tratamientos invasivos sin evidencia de calidad suficiente.
¿Dudas sobre si tu caso merece evaluación específica? Realiza nuestra evaluación digital de salud digestiva y sal de dudas en 2 minutos.

Conozca su estado de salud digestiva
¿Desea saber en qué situación se encuentra su salud digestiva?
En ICAdig, hemos desarrollado una evaluación digital de salud digestiva, basada en escalas validadas científicamente e interactiva.
Obtenga un resultado personalizado. Fácil y rápidamente.
Esta evaluación es orientativa y solo tiene finalidad informativa. El resultado está basado en las respuestas que usted nos facilita y no sustituye la relación médico-paciente, ni la valoración clínica o las pruebas diagnósticas que pueda requerir. ICAdig no puede garantizar la adecuación del resultado a su situación individual sin una consulta médica.
Si después de comer te encuentras mal, no siempre significa que tengas gastroparesia
Muchas personas llegan a consulta con la misma duda: “Tengo digestiones pesadas, me lleno enseguida, me noto muy hinchado o con náuseas, como si tuviera el estómago paralizado… ¿y si no es solo una molestia de estómago y en realidad tengo una gastroparesia?”. La pregunta es lógica, sobre todo, cuando los síntomas persisten y acaban condicionando qué comes, cuánto comes y hasta tus planes del día.
Lo primero que conviene dejar claro es algo muy importante: tener plenitud tras las comidas, saciedad precoz o distensión abdominal no significa automáticamente tener gastroparesia o vaciamiento gástrico lento. De hecho, la dispepsia funcional —y en especial la dispepsia tipo distrés postprandial— es mucho más frecuente y puede parecerse muchísimo a la gastroparesia. En otras palabras: los síntomas pueden solaparse casi por completo, pero conviene estudiar cada caso en profundidad evitando sacar conclusiones precipitadas.
Tienes que saber que muchos trastornos funcionales y de la motilidad comparten síntomas como dolor, hinchazón, malestar abdominal, sensación de digestiones pesadas, náuseas o vómitos, y la evaluación clínica minuciosa suele ser la base para decidir si hacen falta más pruebas o no. Ese enfoque encaja muy bien con lo que hoy sabemos sobre la gastroparesia: diagnosticarla bien no consiste en poner una etiqueta cuanto antes, sino en encajar síntomas, contexto y pruebas. Con la atención que te mereces y que es seña de identidad en ICAdig.
Qué es la gastroparesia y cómo se confirma
La gastroparesia es un trastorno en el que el estómago vacía la comida más despacio de lo normal sin que exista una obstrucción mecánica que lo explique. Para hablar con propiedad de gastroparesia hacen falta tres cosas:
- síntomas compatibles,
- ausencia de obstrucción y,
- una prueba objetiva que demuestre retraso en el vaciamiento del estómago.
La prueba de referencia sigue siendo el estudio de vaciamiento gástrico mediante gammagrafía de 4 horas. El tiempo durante el cual se realiza esta prueba es muy importante porque los estudios de menor duración pueden dar una imagen incompleta o inducir a error, dando falsos negativos.
El gran problema: gastroparesia y las molestias de estómago se parecen muchísimo
Aquí está el centro del problema. La dispepsia funcional (molestias de estómago sin causa orgánica demostrable como una úlcera o un cáncer) y la gastroparesia pueden dar plenitud posprandial, saciedad precoz, náuseas, vómitos, distensión y la sensación subjetiva de que la comida “se queda parada”. Incluso algunos síntomas que muchas personas asocian casi de forma automática a la gastroparesia, como las náuseas, también son frecuentes en la dispepsia funcional. Por eso, basarse solo en cómo se siente el paciente no basta para distinguirlas.
Los trabajos más recientes han ido un paso más allá y cuestionan una división demasiado rígida entre ambas entidades. En una revisión práctica publicada recientemente se subraya que los síntomas son a menudo indistinguibles, que la asociación entre la gravedad de los síntomas y el retraso del vaciamiento es mediocre, y que la gastroparesia se sobrediagnostica con relativa frecuencia cuando las pruebas no se hacen o no se interpretan bien. El mismo artículo recuerda además que la dispepsia funcional es muchísimo más frecuente, por lo que en la mayoría de los pacientes con estas molestias la primera posibilidad no suele ser una gastroparesia.
Esta frontera puede no ser nítida. Al seguir a pacientes con síntomas digestivos altos durante 48 semanas, un estudio observó que una parte importante cambiaba de una categoría a otra al repetir el estudio de vaciamiento: algunos que inicialmente cumplían criterios de gastroparesia pasaban a encajar como dispepsia funcional, y otros hacían el camino inverso. Lo relevante no es solo ese “cambio de etiqueta”, sino que los síntomas no cambiaban en paralelo. Dicho de forma sencilla: sentirse peor no siempre significa vaciar peor, y vaciar mejor no siempre se traduce en encontrarse mucho mejor.
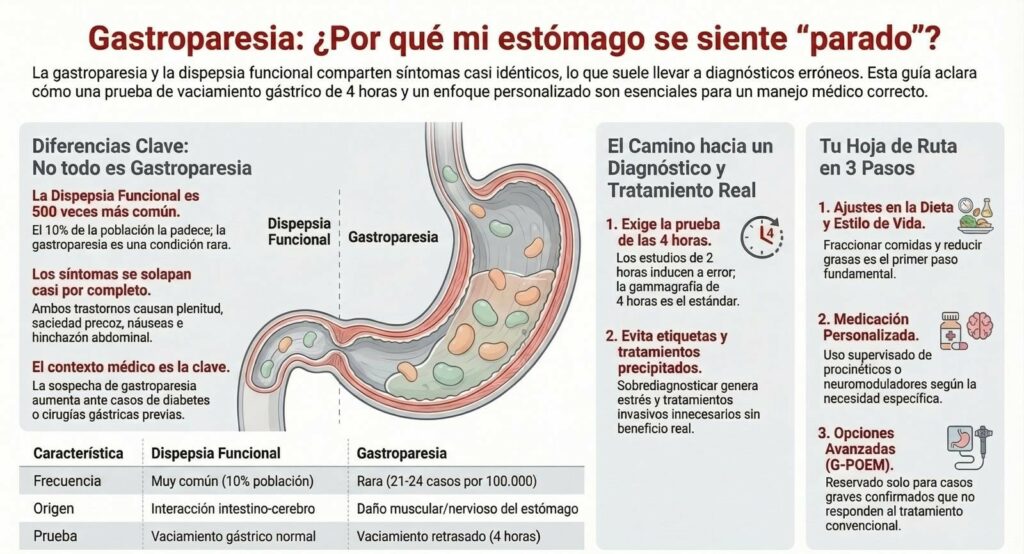
| Condición | Síntoma | Frecuencia | Causas | Perfil del Paciente | Prueba diagnóstica | Tratamiento |
|---|---|---|---|---|---|---|
| Dispepsia | Dolor abdominal en la zona del estómago. Plenitud postprandial. Saciedad precoz, y distensión (hinchazón). Náuseas y vómitos, raramente. | Muy frecuente. Hasta al 10% de la población general (500 veces más común que la gastroparesia). | Trastorno de la interacción intestino-cerebro. Hipersensibilidad visceral. Alteraciones en la acomodación gástrica e inflamación duodenal. | Predominio femenino (3:2). Algunos pueden reclasificarse a gastroparesia con el tiempo. | Criterios de Roma. Exclusión de causas orgánicas. Vaciamiento gástrico normal en prueba de 4 horas. | Cambios dietéticos, supresores de ácido, procinéticos, neuromoduladores y psicoterapia. |
| Gastroparesia | Náuseas (95%), vómitos (65%), saciedad precoz, plenitud postprandial, dolor abdominal (90%) y distensión/hinchazón (75%). | Rara. Entre 21 – 24 casos por 100.000 personas. | Pérdida de células intersticiales de Cajal (marcapasos gástrico), disfunción del píloro y falta de motilidad. | Marcado predominio femenino (hasta 4:1); Suele estar asociada a diabetes o cirugías previas. Puede no detectarse causa (idiopática). | Gammagrafía de vaciamiento gástrico de sólidos de 4 horas. Sin obstrucción mecánica. | Dieta de partículas pequeñas/baja en grasa, procinéticos, antieméticos, nutrición enteral. G-POEM o estimulación eléctrica gástrica (GES) para casos refractarios. |
Tabla.- Características diferenciales entre gastroparesia y dispepsia funcional.
¿Cuándo hay que pensar en gastroparesia?
La sospecha merece más peso cuando predominan las náuseas persistentes, los vómitos repetidos, la sensación muy marcada de llenarse enseguida, la plenitud intensa tras comidas pequeñas y, sobre todo, cuando todo ello repercute de forma clara en la ingesta, el peso, la hidratación o la calidad de vida. También cuando existe un contexto que aumenta la probabilidad de tener gastroparesia, como diabetes, cirugías previas que puedan haber afectado al funcionamiento del estómago o ciertos medicamentos que enlentecen el vaciamiento.
Dicho esto, conviene no simplificar demasiado. Tener hinchazón o digestiones pesadas no es sinónimo de gastroparesia. Cuando en ICAdig hemos hablado sobre hinchazón abdominal recordamos que la distensión y la sensación de tripa hinchada suelen convivir con otros trastornos gastrointestinales, como la dispepsia o el síndrome del intestino irritable, y que con frecuencia el problema no se explica simplemente por un “exceso de gases”. Para muchos pacientes, este matiz es importante: los síntomas son reales e incapacitantes, pero no por ello apuntan necesariamente a una enfermedad más compleja o grave.
La prueba para la gastroparesia: Importa cómo se hace
Una de las enseñanzas más útiles de la evidencia reciente es que no basta con pedir una prueba; hay que pedir la prueba correcta y en las condiciones correctas. Las guías recientes desaconsejan utilizar estudios de vaciamiento de 2 horas o menos para decidir si existe gastroparesia. Además, insisten en controlar factores que pueden distorsionar el resultado, como la hiperglucemia y determinados medicamentos que alteran la motilidad gástrica.
Este punto es especialmente importante en pacientes con dispepsia tipo distrés postprandial o distensión abdominal funcional, porque el mayor riesgo no es solo “no diagnosticar” una gastroparesia, sino también sobrediagnosticarla. Cuando se coloca demasiado pronto una etiqueta como la de la gastroparesia, el paciente puede acabar centrando toda su atención en un nombre que no explica bien lo que le ocurre y, peor todavía, puede exponerse a tratamientos que no le van a aportar un beneficio real.
Tratamiento de la gastroparesia: más prudencia y mejor selección
Cuando el diagnóstico está confirmado, el tratamiento debe empezar por las medidas más sensatas. Es básico adaptar la dieta, fraccionar las comidas, revisar la hidratación y el estado nutricional, corregir factores que empeoran la motilidad y tratar los síntomas que generan más problemas. En las personas es fundamental revisar la glucemia o retirar, si se puede, medicamentos que enlentecen el vaciamiento. Este enfoque escalonado sigue siendo la parte más razonable del tratamiento.
En cuanto a la medicación, hay opciones que pueden ayudar, pero no existe un tratamiento universal que funcione igual de bien en todo el mundo. Algunos fármacos, como los procinéticos, mejoran sobre todo las náuseas o los vómitos; otros intentan favorecer el vaciamiento. Pero una mejoría en la prueba no equivale necesariamente a una mejoría equivalente en la vida real. Por eso conviene evitar el enfoque de “buscar en internet el nombre del fármaco adecuado”. En este problema de salud tan relevante personalizar el tratamiento con supervisión médica es condición imprescindible.
G-POEM: una opción prometedora, pero no una solución mágica
En los últimos años se habla mucho de la miotomía endoscópica del píloro o G-POEM. Es la técnica endoscópica más prometedora en la gastroparesia que no responde a otros tratamientos y la más respaldada entre los procedimientos invasivos. Pero, esto no significa indicada en todos los casos.
La guía de la Asociación Americana de Gastroenterología (AGA), recientemente publicada, es prudente y sugiere no utilizar G-POEM de rutina. Recomienda reservarla para pacientes seleccionados, con gastroparesia confirmada mediante un estudio de 4 horas, síntomas moderados o importantes durante meses y fracaso del tratamiento médico convencional. Esta prudencia tiene sentido porque la técnica puede mejorar a un número suficiente de pacientes, pero ni la respuesta es universal ni su duración podría ser todo lo prolongada que querríamos.
Otros trabajos publicados recientemente refuerzan esa idea de beneficio moderado. En uno de ellos, el porcentaje de personas que mejoraron fue aproximadamente del 65% en la gastroparesia diabética, del 70% en la posquirúrgica y del 60% en la idiopática. Otro análisis estimó un éxito cercano al 72% al año, con mantenimiento parcial entre quienes respondieron al principio y una proporción de efectos adversos del 8%. Por tanto, puede ayudar bastante a algunos pacientes, pero no arregla todos los casos ni debe presentarse como una cura garantizada.
Otros tratamientos en gastroparesia que no conviene sobrevalorar
Cuando un tratamiento es menos invasivo o suena sencillo, a veces despierta más expectativas de las que merece. Con la inyección de toxina botulínica en el píloro ocurre algo parecido. Puede generar interés, pero las guías clínicas no la recomiendan de forma rutinaria porque en estudios comparativos bien realizados no han mostrado un beneficio consistente. Además, repetirla podría complicar intervenciones posteriores en algunos casos.
La cirugía pilórica y la estimulación eléctrica gástrica conservan un papel, pero en escenarios mucho más seleccionados y, preferiblemente, en centros con experiencia. Dicho de otra manera: en gastroparesia, ser más intervencionista no siempre significa mejor resultado.
Qué sacar en claro si tienes molestias de estómago o distensión abdominal
En resumen, si tienes saciedad precoz, plenitud tras las comidas, náuseas o hinchazón, no debes ignorarlo, pero tampoco dar por hecho que tienes gastroparesia. En la gran mayoría de las personas el cuadro encaja mejor con una dispepsia funcional o con otros trastornos de la interacción intestino-cerebro. Eso no significa que “no tengas nada”; significa que el problema puede ser real y molesto sin corresponder necesariamente a una gastroparesia.
Por otra parte, el diagnóstico serio requiere método. En línea con el enfoque de ICAdig, lo razonable es empezar por una evaluación clínica ordenada, valorar señales de alarma, revisar desencadenantes y decidir con criterio cuándo conviene estudiar el vaciamiento gástrico. Este modo de trabajar protege al paciente tanto del infradiagnóstico como del exceso de pruebas y tratamientos innecesarios.
Finalmente, ante el tratamiento debes tener unas expectativas realistas. La evidencia disponible ayuda, pero también obliga a ser honestos: hay medidas útiles, hay opciones prometedoras y hay procedimientos que pueden funcionar en casos refractarios, pero no existe una solución mágica ni conviene convertir cualquier síntoma posprandial en una carrera hacia tratamientos invasivos.
Conclusión
La gastroparesia es una enfermedad real, pero también es un diagnóstico que debe hacerse bien. En pacientes con dispepsia tipo distrés postprandial o con distensión abdominal funcional, la duda es comprensible porque los síntomas se parecen mucho. Precisamente por eso, la mejor medicina aquí no es correr, sino ordenar: escuchar bien los síntomas, revisar el contexto, descartar otras causas y, si la sospecha es sólida, confirmar con una prueba de vaciamiento de 4 horas hecha en condiciones adecuadas.En la práctica, no todo lo que parece gastroparesia lo es, pero cuando realmente lo es, merece un diagnóstico riguroso y un tratamiento prudente, individualizado y guiado por la evidencia.
Preguntas frecuentes
No. La dispepsia funcional se diagnostica sobre todo por síntomas y exclusión de otras causas, mientras que la gastroparesia exige demostrar un retraso del vaciamiento gástrico sin obstrucción mecánica. El problema es que ambas pueden parecerse muchísimo en lo que a síntomas se refiere.
No necesariamente. La hinchazón y la distensión son frecuentes en la dispepsia funcional y en otros trastornos digestivos. Por sí solas no permiten diagnosticar gastroparesia.
La prueba de referencia es el estudio de vaciamiento gástrico de 4 horas, realizado en condiciones adecuadas y tras descartar factores que puedan alterar el resultado.
No. Una endoscopia normal no confirma ni descarta por sí sola una gastroparesia. Sirve, entre otras cosas, para ayudar a excluir lesiones u obstrucciones, pero el diagnóstico requiere una prueba de medicina nuclear en la que se estudie el vaciamiento gástrico.
No siempre. Las náuseas y los vómitos son síntomas importantes, pero también puede haber saciedad precoz, plenitud tras las comidas, dolor o hinchazón. Además, estos síntomas también pueden aparecer en la dispepsia funcional.
Hoy en día no hay una solución única que funcione igual de bien en todos los pacientes. El tratamiento suele combinar dieta, corrección de factores predisponentes, medicación supervisada y, en casos seleccionados, técnicas más avanzadas.
Cuando hay vómitos repetidos, pérdida de peso, dificultad para mantener la alimentación, deshidratación, anemia, dolor intenso o un empeoramiento progresivo. En esos casos merece la pena acelerar la valoración médica.
REFERENCIAS
ICAdig. Hinchazón abdominal. ICAdig. Disponible en: https://icadig.com/hinchazon-abdominal/
Nota editorial
Este contenido está orientado a pacientes. No sustituye una valoración médica individual ni una consulta especializada cuando existen vómitos persistentes, pérdida de peso, dificultad para alimentarse o signos de alarma.