Enfermedad celíaca: qué es realmente, síntomas en adultos y cómo se diagnostica
¿Cómo se manifiesta la enfermedad celíaca en adultos?
A diferencia de los niños, la celiaquía en adultos es una «gran simuladora». Menos de la mitad presenta diarrea o pérdida de peso; en su lugar, predominan síntomas como anemia persistente, fatiga crónica, osteoporosis precoz y elevación de enzimas hepáticas. El diagnóstico estándar requiere un análisis de anticuerpos (tTG-IgA) y una biopsia duodenal. Importante: Nunca retires el gluten antes de realizar las pruebas, ya que esto puede falsear los resultados.
Suscríbete a nuestra newsletter
Suscríbete a nuestra newsletter
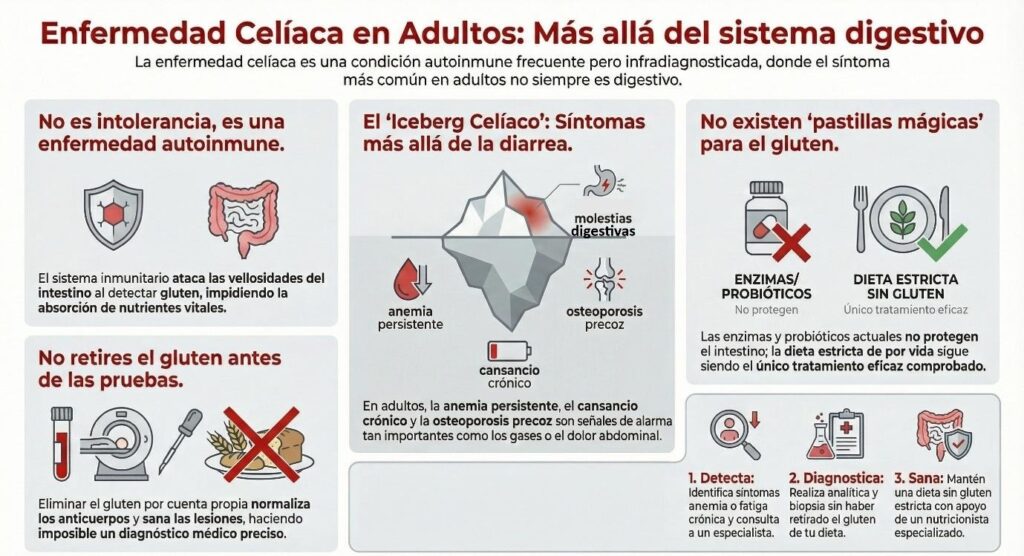
La enfermedad celíaca sigue siendo una gran desconocida; durante años se ha asociado casi exclusivamente a niños con diarrea crónica y bajo peso. Sin embargo, hoy sabemos que esta visión es incompleta. La realidad es que se trata de una enfermedad frecuente, infradiagnosticada y con manifestaciones muy diversas, especialmente en adultos.
Se estima que entre el 1 % y el 2 % de la población en países donde el trigo es un alimento básico padece enfermedad celíaca, pero una gran parte de los casos permanece sin diagnosticar. Muchos pacientes conviven durante años con síntomas aparentemente inconexos —fatiga persistente, anemia, osteoporosis o problemas digestivos inespecíficos— sin que se identifique la causa.

Conozca su estado de salud digestiva
¿Desea saber en qué situación se encuentra su salud digestiva?
En ICAdig, hemos desarrollado una evaluación digital de salud digestiva, basada en escalas validadas científicamente e interactiva.
Obtenga un resultado personalizado. Fácil y rápidamente.
Esta evaluación es orientativa y solo tiene finalidad informativa. El resultado está basado en las respuestas que usted nos facilita y no sustituye la relación médico-paciente, ni la valoración clínica o las pruebas diagnósticas que pueda requerir. ICAdig no puede garantizar la adecuación del resultado a su situación individual sin una consulta médica.
Qué es realmente la enfermedad celíaca (y por qué no es una simple intolerancia)
Una de las confusiones más frecuentes es pensar que la enfermedad celíaca es una intolerancia alimentaria. Sin embargo, la enfermedad celíaca es una enfermedad autoinmune.
Esto significa que el propio sistema inmunitario del organismo reacciona de forma equivocada y ataca los tejidos del intestino delgado cuando la persona consume gluten, una proteína presente principalmente en:
- Trigo
- Cebada
- Centeno
En personas con predisposición genética, el contacto del sistema inmunitario con ciertos fragmentos del gluten desencadena una reacción inflamatoria que daña la mucosa intestinal.
Qué ocurre en el intestino de una persona celíaca
El intestino delgado está recubierto por millones de pequeñas estructuras llamadas vellosidades intestinales, cuya función es aumentar la superficie de absorción de nutrientes.
Una forma sencilla de imaginarlo es pensar en una alfombra de terciopelo: cada fibra sería una vellosidad encargada de absorber vitaminas, minerales, grasas y proteínas.
En la enfermedad celíaca, cuando la persona consume gluten, el sistema inmunitario comienza a destruir progresivamente estas vellosidades. Con el tiempo, la mucosa intestinal pierde su estructura y queda aplanada, como si la alfombra se hubiera convertido en una superficie lisa.
El resultado es un problema de malabsorción de nutrientes, que puede provocar múltiples síntomas y complicaciones.
A quién puede afectar la enfermedad celíaca
La enfermedad celíaca puede aparecer a cualquier edad. Aunque durante mucho tiempo se consideró un trastorno pediátrico, hoy sabemos que una parte importante de los diagnósticos se realiza en adultos, e incluso en personas mayores. De hecho:
- Se diagnostica con algo más de frecuencia en mujeres.
- Puede aparecer en cualquier etapa de la vida.
- Alrededor del 20 % de los nuevos diagnósticos se realiza en mayores de 65 años.
La genética: una condición necesaria pero no suficiente
Para que una persona pueda desarrollar enfermedad celíaca es necesario tener una predisposición genética específica. Esta predisposición está relacionada con dos variantes genéticas del sistema inmunitario:
- HLA-DQ2
- HLA-DQ8
Entre el 30 % y el 40 % de la población general tiene alguno de estos genes. Sin embargo, esto no significa que todas esas personas vayan a desarrollar la enfermedad. En realidad, solo alrededor de entre el 1 % y el 2 % de quienes tienen esta predisposición genética acabarán siendo celíacos.
Esto indica que, además de la genética, deben intervenir factores ambientales que aún se están investigando.
¿Por qué ahora parece haber más casos de enfermedad celíaca?
En las últimas décadas se ha producido una sensación clara: cada vez se diagnostican más personas con enfermedad celíaca. Esto plantea una pregunta lógica: ¿realmente está aumentando la enfermedad o simplemente la detectamos mejor?
La respuesta, según los expertos, probablemente sea una combinación de ambas cosas.
Mejores herramientas diagnósticas en celiaquía
Uno de los grandes avances ha sido la introducción de pruebas serológicas mucho más precisas. Actualmente, el análisis de referencia para el cribado de enfermedad celíaca es la detección en sangre de anticuerpos antitransglutaminasa tisular (tTG-IgA).
Estas pruebas comenzaron a utilizarse de forma generalizada a finales de los años noventa. Antes existían otros marcadores en sangre, pero eran menos sensibles y específicos, por lo que muchos casos pasaban desapercibidos.
Gracias a estas herramientas, hoy es más fácil identificar pacientes que anteriormente habrían sido etiquetados con diagnósticos inespecíficos como:
- Síndrome de intestino irritable.
- Problemas digestivos funcionales.
- Anemia de origen desconocido.
Un posible aumento real de la enfermedad
Sin embargo, varios estudios sugieren que el aumento no se explica únicamente por un mejor diagnóstico.
Una investigación muy conocida analizó muestras de sangre conservadas de soldados estadounidenses de la década de 1950 y las comparó con muestras actuales. Los resultados mostraron que la presencia de anticuerpos relacionados con enfermedad celíaca se había multiplicado varias veces en la población actual.
Esto indica que probablemente algo ha cambiado en nuestro entorno. Entre las hipótesis que se están estudiando destacan:
- Cambios en las variedades modernas de trigo.
- Alteraciones de la microbiota intestinal.
- Mayor uso de antibióticos.
- La llamada “hipótesis de la higiene”, según la cual vivir en entornos extremadamente higienizados podría alterar el desarrollo del sistema inmunitario.
Aunque ninguna de estas teorías explica por sí sola el fenómeno, es probable que múltiples factores estén influyendo.
El “iceberg celíaco”: por qué muchos casos siguen sin diagnosticarse
Desde principios de los años noventa, los especialistas utilizan una metáfora muy ilustrativa para explicar la situación actual: el iceberg celíaco.
La idea es sencilla. La parte visible del iceberg, la que sobresale del agua, representa los pacientes diagnosticados. Pero bajo la superficie se encuentra una masa mucho mayor: personas que tienen la enfermedad, pero aún no lo saben.
Diversos estudios estiman que más del 50 % de las personas con enfermedad celíaca en muchos países no están diagnosticadas. Esto implica que miles de personas pueden convivir durante años con síntomas inexplicables o incluso sin síntomas evidentes, pero con daño intestinal activo.
La consecuencia es importante; un diagnóstico tardío aumenta el riesgo de complicaciones a largo plazo, como déficits nutricionales, osteoporosis o problemas reproductivos.
Síntomas de la enfermedad celíaca en adultos: mucho más que diarrea
Uno de los principales motivos del retraso diagnóstico es que la enfermedad celíaca en adultos no suele presentarse con los síntomas clásicos. Durante décadas se enseñó que el cuadro típico incluía diarrea crónica, pérdida de peso y malnutrición. Hoy sabemos que esta forma clásica es menos frecuente en adultos.
De hecho, menos de la mitad de los pacientes adultos debutan con síntomas digestivos típicos. Por eso los especialistas la describen a menudo como una gran simuladora, capaz de manifestarse de formas muy diversas.
Manifestaciones fuera del aparato digestivo
En muchos casos, la enfermedad celíaca se manifiesta con síntomas que aparentemente no tienen relación con el intestino. Entre los más frecuentes se encuentran:
- Anemia por déficit de hierro. Es una de las formas de presentación más habituales en adultos. La anemia puede persistir a pesar de tomar suplementos de hierro.
- Cansancio persistente. Muchos pacientes consultan por fatiga crónica que interfiere con su vida diaria.
- Osteoporosis precoz. La mala absorción de calcio y vitamina D puede provocar pérdida de masa ósea incluso en personas relativamente jóvenes.
- Elevación inexplicable de enzimas hepáticas. Algunos pacientes presentan alteraciones en las transaminasas sin una causa hepática evidente.
- Problemas reproductivos. Se han descrito casos de infertilidad, abortos recurrentes o alteraciones menstruales asociadas a enfermedad celíaca no diagnosticada.
Manifestaciones neurológicas y cutáneas
Aunque menos frecuentes, también pueden aparecer síntomas neurológicos o dermatológicos. Entre ellos destacan:
- Neuropatía periférica (hormigueo o entumecimiento en manos y pies).
- Problemas de coordinación o marcha.
- Cefaleas recurrentes o migrañas.
- Sensación de “niebla mental”.
- Síndrome de fatiga crónica.
En la piel puede aparecer dermatitis herpetiforme, una erupción con pequeñas vesículas muy características que suele localizarse en codos, rodillas y glúteos. Esta lesión cutánea está estrechamente asociada a la enfermedad celíaca.
El gran problema: el retraso diagnóstico
Debido a la enorme variedad de síntomas, muchos pacientes reciben otros diagnósticos antes de descubrir la causa real. De hecho, diversos estudios estiman que el retraso diagnóstico medio en adultos puede rondar los 9 años.
Esto significa que algunas personas conviven durante casi una década con una enfermedad tratable sin saberlo. Durante ese tiempo pueden acumularse complicaciones que podrían evitarse simplemente con un diagnóstico adecuado y una dieta sin gluten bien planteada.
Mitos sobre la enfermedad celíaca que todavía retrasan el diagnóstico
A pesar de los avances en el conocimiento médico, todavía existen muchos mitos sobre la enfermedad celíaca que contribuyen a que el diagnóstico se retrase durante años. Uno de los más extendidos es la idea de que si no hay diarrea, no puede tratarse de celiaquía. Sin embargo, hoy sabemos que esta creencia es incorrecta.
Como señalan las guías clínicas actuales, la enfermedad celíaca puede presentarse sin síntomas digestivos evidentes o incluso de forma completamente silenciosa desde el punto de vista gastrointestinal. Esto explica por qué muchos pacientes pasan años sin diagnóstico.
Los grupos de riesgo en los que conviene buscar celiaquía
Las guías de práctica clínica recomiendan buscar activamente enfermedad celíaca en determinados grupos de riesgo, incluso aunque los síntomas digestivos sean leves o inexistentes. Entre ellos se encuentran:
- Familiares de primer grado de pacientes celíacos (padres, hijos o hermanos), donde la prevalencia puede alcanzar el 10 %
- Personas con diabetes tipo 1
- Pacientes con tiroiditis autoinmune
- Personas con anemia ferropénica sin causa clara
- Pacientes con osteoporosis precoz
- Personas con elevación inexplicable de enzimas hepáticas
En todos estos casos, un simple análisis de sangre puede ayudar a detectar la enfermedad. El cribado inicial suele incluir anticuerpos antitransglutaminasa IgA y determinación de IgA total. Se trata de una prueba sencilla, accesible y con una alta capacidad para identificar casos sospechosos.
¿Puede confundirse la enfermedad celíaca con colon irritable?
Una situación relativamente frecuente en la práctica clínica es que un paciente con enfermedad celíaca no diagnosticada haya sido etiquetado previamente como síndrome de intestino irritable. Esto ocurre porque ambas enfermedades comparten muchos síntomas digestivos.
Entre los más habituales:
- Distensión abdominal
- Dolor abdominal
- Gases
- Cambios en el ritmo intestinal
- Diarrea o estreñimiento
Debido a este solapamiento, algunos pacientes pueden pasar años con el diagnóstico de colon irritable sin que se haya descartado adecuadamente la enfermedad celíaca.
Por este motivo, las guías clínicas recomiendan descartar celiaquía en pacientes con síntomas compatibles con síndrome de intestino irritable, especialmente si existen otros datos sugestivos como anemia o pérdida de peso.
Algo parecido puede ocurrir con el sobrecrecimiento bacteriano del intestino delgado (SIBO). El cual puede provocar síntomas como:
- Hinchazón abdominal
- Diarrea
- Gases
- Malestar digestivo
Curiosamente, estos síntomas también pueden aparecer en la enfermedad celíaca. Además, la propia celiaquía puede alterar la motilidad intestinal y la microbiota, lo que favorece la aparición de sobrecrecimiento bacteriano.
Esto significa que en algunos pacientes el SIBO puede ser una consecuencia de la enfermedad celíaca no diagnosticada, o bien confundirse con ella.Por eso, ante síntomas digestivos persistentes que no acaban de resolverse, se recomienda descartar primero celiaquía antes de asumir que se trata de un problema funcional.
Cómo se diagnostica la enfermedad celíaca: pruebas y pasos clave
El diagnóstico de la enfermedad celíaca en adultos se basa en una combinación de pruebas clínicas, análisis de laboratorio y, en muchos casos, estudio del tejido intestinal.
No existe una única prueba que por sí sola confirme el diagnóstico en todos los pacientes. Por eso, los especialistas suelen hablar de un proceso diagnóstico en varios pasos.
En la práctica clínica, el diagnóstico suele desarrollarse en dos pasos:
- Serología (análisis de sangre)
- Biopsia intestinal
Además, en muchos casos es precisa la realización de un estudio genético (HLA). No siempre es necesario realizar las tres pruebas, pero conocer cuándo utilizar cada una es fundamental para llegar a un diagnóstico correcto.
Primer paso: análisis de sangre (serología)
El cribado inicial de la enfermedad celíaca suele comenzar con un análisis de sangre. La prueba más utilizada es la detección de anticuerpos antitransglutaminasa tisular de tipo IgA (tTG-IgA), que tiene una elevada sensibilidad y especificidad.
Sin embargo, este análisis debe solicitarse siempre junto con una determinación de IgA total. La razón es que existe un pequeño porcentaje de la población con déficit de inmunoglobulina A, una condición relativamente frecuente. En estos casos, el análisis de anticuerpos podría resultar falsamente negativo si no se detecta previamente esa deficiencia.
Si los anticuerpos resultan elevados, el siguiente paso habitual es confirmar el diagnóstico mediante una biopsia intestinal.
Segundo paso: endoscopia con biopsia duodenal
Cuando la serología es positiva o la sospecha clínica es alta, se realiza una endoscopia digestiva alta con toma de biopsias del duodeno.
Durante la exploración, el especialista introduce un endoscopio a través de la boca para visualizar el estómago y el intestino delgado proximal. La prueba permite tomar pequeñas muestras del tejido intestinal para analizarlas al microscopio.
Las lesiones de la enfermedad celíaca pueden ser parcheadas, es decir, no afectan a todo el intestino por igual. Por ese motivo, las guías clínicas recomiendan obtener varias biopsias:
- Una o dos del bulbo duodenal (la parte más cercana al estómago).
- Al menos cuatro del duodeno distal.
Tomar suficientes muestras aumenta significativamente la probabilidad de detectar las alteraciones características de la enfermedad. Estas alteraciones confirman el daño intestinal causado por la reacción inmunitaria al gluten.
| Criterio | Descripción |
|---|---|
| Síntomas típicos | Presencia de síntomas característicos de enfermedad celíaca (diarrea, pérdida de peso, dolor abdominal, distensión, malabsorción) |
| Serología positiva | Autoanticuerpos IgA de enfermedad celíaca a títulos altos (anti-transglutaminasa tisular IgA y/o anti-endomisio IgA) |
| Genotipo HLA-DQ2 o HLA-DQ8 | Presencia de los genotipos HLA-DQ2 o HLA-DQ8 compatibles con enfermedad celíaca |
| Enteropatía celíaca en biopsia | Hallazgos histológicos característicos en biopsia de intestino delgado (atrofia vellositaria, hiperplasia de criptas, aumento de linfocitos intraepiteliales) |
| Respuesta a dieta sin gluten | Mejoría clínica y/o serológica tras la implementación de una dieta libre de gluten |
Criterios de Catassi: Se deben cumplir al menos 4 de 5 para diagnosticar celiaquía.
Cuando los anticuerpos son normales: la celiaquía seronegativa
Aunque las pruebas serológicas son muy útiles, no son infalibles. Existe una situación conocida como enfermedad celíaca seronegativa, en la que los anticuerpos en sangre aparecen normales a pesar de que el paciente sí tiene la enfermedad.
En estos casos, el diagnóstico depende en gran medida de la sospecha clínica del médico. Algunas situaciones que pueden justificar realizar una biopsia incluso con serología negativa incluyen:
- Familiares de primer grado con enfermedad celíaca
- Anemia por déficit de hierro que no responde al tratamiento
- Dermatitis herpetiforme
- Transaminasas elevadas sin causa aparente
- Síntomas digestivos persistentes que no encajan en un trastorno funcional
En estas circunstancias, la biopsia intestinal puede revelar las lesiones características de la enfermedad.
La prueba genética en la enfermedad celíaca: qué papel tienen los genes HLA-DQ2 y HLA-DQ8
Dentro del proceso diagnóstico de la enfermedad celíaca, la prueba genética del sistema HLA ocupa un lugar particular. No sirve para confirmar por sí sola la enfermedad, pero puede aportar información muy valiosa en determinadas situaciones clínicas.
Para entender su utilidad conviene recordar primero cómo funciona este sistema desde el punto de vista biológico.
Nuestros genes contienen las instrucciones para fabricar las proteínas que utilizan nuestras células. En una región concreta del cromosoma 6 se encuentran los llamados genes HLA, siglas de “Antígeno Leucocitario Humano”.
Las proteínas HLA se sitúan en la superficie de determinadas células del sistema inmunitario y actúan como una especie de “escaparate molecular”. Su función consiste en mostrar pequeños fragmentos de proteínas a otras células defensivas del organismo para que estas decidan si deben reaccionar o no.
Podemos imaginarlo como si fueran agentes infiltrados que presentan pruebas a la policía para decidir si hay que actuar frente a un posible enemigo.
Cómo interviene el sistema HLA en la enfermedad celíaca
En la enfermedad celíaca, algunas personas poseen variantes específicas de estas proteínas HLA llamadas:
- HLA-DQ2
- HLA-DQ8
Estas variantes tienen una característica importante: permiten que ciertos fragmentos del gluten —en particular una proteína llamada gliadina— encajen especialmente bien en su estructura, casi como una llave en su cerradura.
Cuando esto ocurre, el sistema inmunitario puede interpretar erróneamente ese fragmento como una amenaza y activar una respuesta defensiva. En determinadas personas, esta reacción termina desencadenando una respuesta inflamatoria que daña la mucosa del intestino delgado.
Por este motivo, cuando los médicos sospechan enfermedad celíaca, uno de los estudios que pueden solicitar es el tipaje genético HLA para comprobar si el paciente presenta estas variantes.
Tener HLA-DQ2 o HLA-DQ8 no significa ser celíaco
Aquí es donde aparece uno de los puntos más importantes para entender esta prueba. Aunque la mayoría de los pacientes celíacos tienen HLA-DQ2 o HLA-DQ8, estas variantes genéticas son relativamente frecuentes en la población general.
De hecho, entre el 30 % y el 40 % de las personas sanas presentan alguno de estos marcadores sin desarrollar nunca la enfermedad. Por eso, los especialistas insisten en una idea clave:
HLA-DQ2 o HLA-DQ8 son una condición necesaria para desarrollar celiaquía, pero no suficiente.
Es decir, muchas personas tienen la predisposición genética, pero solo una pequeña parte acabará desarrollando la enfermedad.
El verdadero valor de la prueba genética: descartar la enfermedad
Donde realmente destaca el estudio genético es en su capacidad para excluir el diagnóstico. Si una persona en la que se sospecha enfermedad celíaca no tiene ni HLA-DQ2 ni HLA-DQ8, la probabilidad de que padezca la enfermedad es prácticamente nula. Esto convierte a la prueba genética en una herramienta especialmente útil en determinadas situaciones clínicas.
Situaciones en las que el estudio genético resulta más útil
El análisis del HLA suele utilizarse principalmente en dos escenarios.
1. Cuando existen discrepancias entre las pruebas diagnósticas
En ocasiones, los resultados de la serología y de la biopsia intestinal no encajan del todo. En estas situaciones, un estudio genético negativo permite descartar prácticamente el diagnóstico de enfermedad celíaca.
2. Cuando el paciente ha iniciado una dieta sin gluten antes del estudio
Este es un escenario relativamente frecuente. Muchas personas sospechan que el gluten les sienta mal y deciden retirarlo de la dieta por su cuenta antes de realizar las pruebas médicas.
El problema es que, al dejar de consumir gluten, los anticuerpos en sangre pueden normalizarse y las lesiones intestinales pueden mejorar, dificultando el diagnóstico. La ventaja del estudio genético es que los genes no cambian nunca, independientemente de la dieta.
Si el resultado muestra HLA-DQ2 o HLA-DQ8, el especialista puede plantear una provocación controlada con gluten para intentar confirmar el diagnóstico. Si el resultado es negativo, lo más probable es que los síntomas tengan otra causa.
El diagnóstico como un puzle de tres piezas
En la práctica clínica, el diagnóstico de la enfermedad celíaca en adultos suele entenderse como un puzle formado por tres piezas:
- La serología (análisis de anticuerpos en sangre)
- La biopsia intestinal
- El estudio genético
No siempre es necesario utilizar las tres pruebas, pero saber cuándo recurrir a cada una es fundamental para llegar a un diagnóstico fiable.
En definitiva:
- Un análisis de sangre negativo no siempre descarta la enfermedad si la sospecha clínica es alta. En esos casos, puede ser necesario realizar una biopsia intestinal.
- Un HLA compatible (DQ2 o DQ8) no permite diagnosticar enfermedad celíaca por sí solo, ya que muchas personas sanas también presentan estos genes.
Dieta sin gluten: ¿tiene algún beneficio eliminar el gluten si no eres celíaco?
En los últimos años, la dieta sin gluten ha pasado de ser un tratamiento médico específico para la enfermedad celíaca a convertirse en una tendencia alimentaria popular.
Muchas personas eliminan el gluten pensando que es más saludable o que mejorará síntomas digestivos inespecíficos. Sin embargo, desde el punto de vista médico, la situación es bastante más compleja.
La pregunta clave es: ¿existe algún beneficio en retirar el gluten de la dieta si no se padece enfermedad celíaca?
¿Qué es la sensibilidad al gluten no celíaca?
Algunas personas refieren síntomas digestivos o malestar general tras consumir alimentos con gluten, a pesar de que las pruebas para enfermedad celíaca son negativas. A esta situación se la denomina sensibilidad al gluten no celíaca.
Las estimaciones indican que entre el 6 % y el 13 % de la población cree tener algún grado de sensibilidad al gluten.
Sin embargo, cuando estos casos se estudian con ensayos clínicos rigurosos, especialmente estudios doble ciego controlados con placebo, donde ni el paciente ni los investigadores saben cuándo se está consumiendo gluten, los resultados son sorprendentes.
En muchos de estos estudios se observa que solo una minoría de los pacientes que creen ser sensibles al gluten presentan realmente una reacción reproducible al ingerirlo. Esto sugiere que otros factores pueden estar influyendo en los síntomas.
El efecto nocebo: cuando la expectativa influye en los síntomas
Un fenómeno bien conocido en investigación clínica es el llamado efecto nocebo. Se trata de la aparición o intensificación de síntomas simplemente porque la persona espera que algo le siente mal.
Algunos estudios recientes publicados en revistas médicas de gran impacto han demostrado que este efecto puede tener un papel importante en las personas que creen ser sensibles al gluten. Esto no significa que los síntomas no sean reales, sino que la causa puede no ser el gluten en sí mismo.
El papel de otros componentes del trigo en la sensibilidad al gluten no celíaca.
Además del gluten, los cereales que lo contienen incluyen otros componentes que también pueden provocar molestias digestivas en algunas personas. Entre ellos destacan:
- Los FODMAP. Son hidratos de carbono fermentables que pueden producir gases, distensión abdominal y dolor en personas con intestino sensible.
- Los inhibidores de la amilasa-tripsina. Son proteínas presentes en el trigo que pueden activar ciertas respuestas inflamatorias en el intestino.
Lo que quiere decir que, en algunos casos, los síntomas atribuidos al gluten podrían deberse en realidad a otros compuestos presentes en los mismos alimentos.
| Característica | Enfermedad Celíaca | Sensibilidad al Gluten no Celíaca | Síndrome de Intestino Irritable (SII) |
|---|---|---|---|
| Naturaleza | Enfermedad autoinmune | Reacción no autoinmune | Trastorno funcional |
| Daño intestinal | Atrofia de vellosidades (aplanamiento) | No suele presentar daño orgánico | Sin daño estructural en la mucosa |
| Diagnóstico | Serología (tTG-IgA), biopsia y genética | Por exclusión y tras pruebas negativas | Clínico (descartando primero celiaquía) |
| Marcador genético | HLA-DQ2 / HLA-DQ8 (necesarios) | No definido | No asociado |
| Tratamiento | Dieta sin gluten estricta de por vida | Dieta sin gluten (a veces temporal). Considerar una dieta baja en FODMAP | Espasmolíticos, antidiarreicos, dieta baja en FODMAP, neuromoduladores |
Tabla comparativa: Celiaquía vs. Sensibilidad al gluten vs. Síndrome de intestino irritable
El riesgo de eliminar el gluten por cuenta propia
Retirar el gluten de la dieta sin supervisión médica puede parecer una decisión sencilla, pero tiene dos consecuencias importantes desde el punto de vista clínico.
Puede dificultar el diagnóstico de enfermedad celíaca
Como se explicó anteriormente, las pruebas utilizadas para diagnosticar la enfermedad celíaca —especialmente los anticuerpos en sangre y la biopsia intestinal— dependen de que el sistema inmunitario esté reaccionando al gluten.
Si una persona deja de consumirlo antes de efectuar las pruebas, los resultados pueden normalizarse temporalmente, lo que complica enormemente confirmar el diagnóstico.
En otras palabras, eliminar el gluten por iniciativa propia puede ocultar una enfermedad celíaca real.
Puede generar desequilibrios nutricionales
Otro aspecto que a menudo se pasa por alto es que muchos productos industriales etiquetados como “sin gluten” no son necesariamente más saludables.
Para compensar la textura y el sabor que aporta el gluten, algunos alimentos procesados sin gluten contienen más azúcares, grasas saturadas o almidones refinados.
Además, una dieta sin gluten mal planificada puede ser deficiente en nutrientes importantes, como fibra, hierro, vitaminas del grupo B y ácido fólico.
Por eso, cuando una persona necesita seguir una dieta sin gluten por enfermedad celíaca, lo ideal es hacerlo con asesoramiento de un dietista-nutricionista especializado.
¿Existen suplementos, enzimas o probióticos que permitan a los celíacos comer gluten?
Para muchas personas diagnosticadas de enfermedad celíaca, mantener una dieta estricta sin gluten puede resultar complicado. En una cultura gastronómica como la mediterránea —donde el pan, la pasta o la cerveza forman parte habitual de la alimentación— la idea de que exista algún producto que permita relajar la dieta sin gluten resulta muy atractiva.
En los últimos años han aparecido en el mercado distintos suplementos que prometen neutralizar el gluten o proteger al intestino frente a exposiciones accidentales. Entre ellos destacan enzimas digestivas que supuestamente degradan el gluten o ciertos probióticos dirigidos a mejorar la microbiota intestinal.
Sin embargo, cuando se analizan estas propuestas desde el punto de vista científico, hay que ser mucho más prudentes con los resultados.
Las enzimas que degradan el gluten: resultados decepcionantes
Uno de los enfoques que más se ha investigado es el uso de enzimas capaces de descomponer el gluten en el tracto digestivo antes de que desencadene la reacción inmunitaria. Entre las más estudiadas se encuentran:
- Latiglutenasa
- AN-PEP (Aspergillus niger prolyl endopeptidase)
La idea es sencilla: si estas enzimas fueran capaces de fragmentar completamente el gluten durante la digestión, los fragmentos responsables de activar el sistema inmunitario no llegarían al intestino.
Sin embargo, los resultados de los ensayos clínicos realizados hasta ahora han sido poco alentadores.
Algunas de estas enzimas parecen ser capaces de degradar pequeñas cantidades de gluten residual, lo que podría tener cierto interés en exposiciones accidentales muy pequeñas. Sin embargo, no ofrecen protección frente a una ingestión significativa de gluten, como la que supondría consumir pan o pasta.
Por eso, los especialistas insisten en un mensaje claro: estas enzimas no permiten a un paciente celíaco consumir gluten con seguridad.
Probióticos y microbiota intestinal: una línea de investigación prometedora, pero aún insuficiente
Otro campo que ha despertado interés es el estudio de la microbiota intestinal en la enfermedad celíaca.
Diversas investigaciones han observado que los pacientes celíacos presentan diferencias en la composición de su microbiota en comparación con personas sanas. En particular, se ha descrito una menor diversidad bacteriana y una menor presencia de bacterias del género Bifidobacterium.
Esto ha llevado a plantear la hipótesis de que ciertos probióticos podrían ayudar a mejorar los síntomas o modular la respuesta inmunitaria. No obstante, la evidencia científica disponible todavía es limitada.
Además, existe otro problema añadido: se han detectado casos de contaminación por gluten en productos probióticos etiquetados como “sin gluten”, lo que plantea dudas sobre su seguridad en pacientes celíacos.
Por todo ello, las guías clínicas actuales concluyen que no existe evidencia suficiente para recomendar probióticos como tratamiento complementario de la enfermedad celíaca.
El único tratamiento eficaz sigue siendo la dieta sin gluten
A pesar del interés en nuevas terapias, la realidad actual es clara: el único tratamiento eficaz para la enfermedad celíaca sigue siendo una dieta estricta sin gluten de por vida.
Esto implica evitar completamente alimentos que contengan trigo, cebada o centeno, así como prestar atención a la posible contaminación cruzada en la preparación de alimentos.
Aunque mantener esta dieta puede resultar exigente, cuando se realiza correctamente permite que la mucosa intestinal se recupere y que la mayoría de los pacientes experimenten una mejora notable de sus síntomas y de su calidad de vida.
Por esta razón, los expertos recomiendan desconfiar de cualquier producto que prometa neutralizar el gluten de una comida o permitir a los celíacos consumirlo sin consecuencias. Actualmente, no existe ningún suplemento ni enzima que sustituya a la dieta sin gluten.
Avances recientes en el diagnóstico de la enfermedad celíaca
En los últimos años se han producido avances importantes en la forma de diagnosticar y monitorizar la enfermedad celíaca. Aunque los pilares del diagnóstico siguen siendo la serología y la biopsia intestinal, la investigación está abriendo nuevas posibilidades que podrían simplificar el proceso diagnóstico en algunos pacientes.
En pediatría ya existe un cambio importante en este sentido. Desde 2012, las guías europeas permiten en determinados casos diagnosticar enfermedad celíaca en niños sin necesidad de realizar una biopsia intestinal. Esto es posible cuando los niveles de anticuerpos antitransglutaminasa IgA son muy elevados, concretamente cuando superan diez veces el límite superior de la normalidad, y existen otros criterios clínicos compatibles.
Este enfoque ha simplificado mucho el diagnóstico en pacientes pediátricos. La gran pregunta que se plantean ahora los especialistas es si este mismo modelo podría aplicarse también en adultos.
Los resultados fueron prometedores: en muchos casos, niveles muy altos de anticuerpos se correlacionaban fuertemente con las lesiones intestinales típicas de la enfermedad celíaca.
Esto abre la puerta a que, en el futuro, algunos pacientes adultos con títulos muy elevados de anticuerpos puedan ser diagnosticados sin necesidad de biopsia. Sin embargo, por el momento, las guías clínicas siguen considerando que la biopsia duodenal es el estándar diagnóstico en adultos. La razón es que, en la edad adulta, el diagnóstico diferencial es más amplio.
Otras causas que pueden imitar la celiaquía
Existen distintas situaciones que pueden producir alteraciones en la mucosa intestinal similares a las observadas en la enfermedad celíaca. Entre ellas destacan:
- Algunos fármacos, como el antihipertensivo olmesartán
- El sobrecrecimiento bacteriano del intestino delgado
- Ciertas infecciones intestinales
- Otras enfermedades inflamatorias del intestino delgado
Por este motivo, la biopsia intestinal sigue teniendo un valor importante, ya que permite confirmar el diagnóstico y descartar otras causas posibles de daño en la mucosa intestinal.
Detectar el gluten “oculto”: nuevas herramientas para monitorizar la dieta
Otro avance interesante en los últimos años es el desarrollo de métodos capaces de detectar la exposición al gluten de forma directa. Tradicionalmente, el seguimiento de los pacientes celíacos se basaba en la evolución de los síntomas, la determinación de anticuerpos en sangre y, en algunos casos, nuevas biopsias intestinales. Sin embargo, estos métodos tienen limitaciones.
Por ejemplo, los anticuerpos pueden normalizarse incluso cuando persisten pequeñas exposiciones al gluten, y los síntomas no siempre reflejan con precisión el estado de la mucosa intestinal.
Para mejorar esta situación, se han desarrollado técnicas capaces de detectar péptidos inmunogénicos del gluten en muestras biológicas. Estos fragmentos de gluten pueden identificarse en orina y heces.
La presencia de estos péptidos indica que la persona ha ingerido gluten recientemente, ya sea de forma voluntaria o por contaminación accidental.
Esta herramienta puede resultar muy útil para evaluar si la dieta sin gluten se está siguiendo correctamente, algo que hasta ahora dependía en gran medida de lo que el paciente refería durante la consulta médica.
En el futuro, este tipo de pruebas podría ayudar a realizar un seguimiento más objetivo y preciso de la adherencia a la dieta sin gluten.
¿Habrá medicamentos para la enfermedad celíaca en el futuro?
Seguir una dieta estricta sin gluten de por vida puede resultar exigente. No solo implica evitar determinados alimentos, sino también vigilar cuidadosamente la contaminación cruzada, leer etiquetas con atención y adaptarse a situaciones sociales o viajes.
Por eso, desde hace más de dos décadas, numerosos grupos de investigación trabajan en el desarrollo de tratamientos farmacológicos para la enfermedad celíaca.
Sin embargo, la realidad actual es que todavía no existe ningún medicamento aprobado para tratar esta enfermedad. Esto refleja la complejidad del problema, ya que la celiaquía implica una interacción muy específica entre genética, sistema inmunitario y exposición al gluten. Aun así, existen varias líneas de investigación prometedoras.
Inhibidores de la transglutaminasa tisular
Uno de los enfoques más avanzados consiste en bloquear la actividad de una enzima clave en el proceso inmunológico de la enfermedad: la transglutaminasa tisular.
Esta enzima modifica ciertos fragmentos del gluten, facilitando que el sistema inmunitario los reconozca y desencadene la respuesta inflamatoria que termina dañando la mucosa intestinal.
Un fármaco experimental que actúa sobre esta enzima es ZED-1227 (TAK-227). En un ensayo clínico de fase 2 publicado en The New England Journal of Medicine en 2021, este medicamento fue evaluado en pacientes con enfermedad celíaca sometidos a una exposición controlada al gluten.
Los resultados mostraron que el fármaco reducía el daño intestinal en comparación con el placebo durante esa provocación con gluten. Actualmente se están realizando nuevos estudios para evaluar su utilidad en pacientes que, a pesar de seguir una dieta sin gluten, continúan presentando síntomas o presentan exposiciones accidentales al gluten.
Terapias para inducir tolerancia al gluten
Otra línea de investigación especialmente interesante busca reeducar al sistema inmunitario para que tolere el gluten en lugar de reaccionar contra él. Este enfoque se conoce como inducción de tolerancia inmunológica.
Uno de los tratamientos en estudio es KAN-101, una terapia basada en fragmentos específicos del gluten que se administran de forma dirigida al hígado. El objetivo es que el sistema inmunitario aprenda a reconocer esos fragmentos como inocuos y deje de desencadenar la respuesta inflamatoria característica de la enfermedad.
Este tipo de estrategias todavía se encuentran en fases tempranas de investigación, por lo que aún es pronto para conocer su eficacia real. Sin embargo, el concepto resulta muy atractivo desde el punto de vista científico, porque apuntaría directamente al mecanismo inmunológico central de la enfermedad.
¿Sustituirán estos tratamientos a la dieta sin gluten?
Aunque estas investigaciones son prometedoras, los especialistas coinciden en que el escenario más realista a corto plazo no es reemplazar completamente la dieta sin gluten. Es más probable que los primeros tratamientos aprobados en el futuro se utilicen como complemento a la dieta, con objetivos como:
- Proteger frente a pequeñas exposiciones accidentales al gluten
- Mejorar los síntomas en pacientes que no responden completamente a la dieta
- Reducir el daño intestinal en situaciones de exposición involuntaria
En otras palabras, funcionarían como una red de seguridad adicional, pero no permitirían consumir gluten libremente.
Por ahora, el objetivo de poder comer gluten sin consecuencias sigue siendo un reto científico complejo, aunque la investigación continúa avanzando.
Inteligencia artificial y diagnóstico de enfermedad celíaca
Otro campo emergente que podría transformar el diagnóstico de la enfermedad celíaca en los próximos años es el uso de inteligencia artificial (IA) aplicada a la endoscopia digestiva.
Durante una gastroscopia, el especialista examina la mucosa del duodeno en busca de signos de daño intestinal. Sin embargo, algunos cambios pueden ser muy sutiles y difíciles de identificar a simple vista, especialmente en fases iniciales de la enfermedad.
Los sistemas de inteligencia artificial están empezando a utilizarse para analizar imágenes endoscópicas en tiempo real y detectar patrones que podrían pasar desapercibidos para el ojo humano.
Estos algoritmos pueden ayudar a identificar signos sutiles de atrofia vellositaria o cambios en la superficie de la mucosa compatibles con enfermedad celíaca.
Además, también se están desarrollando sistemas automatizados capaces de analizar imágenes microscópicas de las biopsias intestinales y calcular de forma objetiva parámetros como:
- La relación entre la altura de las vellosidades y la profundidad de las criptas intestinales
- El grado de infiltración inflamatoria
Esto podría ayudar a estandarizar la interpretación histológica y reducir la variabilidad entre observadores.
Otra tecnología prometedora es la cápsula endoscópica con análisis asistido por inteligencia artificial, que permite explorar el intestino delgado mediante una pequeña cápsula que toma miles de imágenes a lo largo de su recorrido.
En el futuro, esta combinación de tecnologías podría facilitar el diagnóstico y el seguimiento de la enfermedad de forma menos invasiva.
Sin embargo, por ahora la mayoría de estas herramientas se encuentran todavía en fase de desarrollo o validación clínica. Aunque prometen mejorar la precisión diagnóstica, no sustituyen el criterio clínico ni la relación entre médico y paciente.
Vivir con enfermedad celíaca: hábitos que ayudan a llevar mejor la dieta sin gluten
Una vez diagnosticada la enfermedad celíaca, el tratamiento consiste en seguir una dieta estricta sin gluten de por vida. Aunque puede parecer una limitación importante al principio, con la información adecuada y un buen acompañamiento profesional es posible llevar una vida completamente normal. El primer paso fundamental es contar con asesoramiento especializado.
La importancia del apoyo de un dietista-nutricionista
Eliminar el gluten no significa simplemente dejar de comer pan o pasta. El gluten puede estar presente en muchos productos procesados, salsas, embutidos o alimentos preparados.
Por eso, las guías clínicas recomiendan que las personas diagnosticadas reciban educación nutricional por parte de un dietista-nutricionista con experiencia en enfermedad celíaca.
Los estudios muestran que los pacientes que reciben este apoyo tienen mejor adherencia y calidad de vida. No basta con solo «quitar el pan y la pasta» Además, un buen asesoramiento nutricional ayuda a evitar posibles déficits nutricionales, especialmente durante los primeros años tras el diagnóstico.
Cómo evitar la contaminación con gluten si tienes celiaquía
Otro aspecto clave de la dieta sin gluten es la contaminación cruzada. Incluso pequeñas cantidades de gluten pueden activar la respuesta inmunitaria en personas celíacas. Por ello, en el entorno doméstico conviene adoptar algunas precauciones sencillas, especialmente cuando conviven personas que consumen gluten.
Entre las recomendaciones más habituales se encuentran:
- Utilizar tostadoras separadas para el pan sin gluten
- Evitar compartir tablas de cortar o utensilios que hayan estado en contacto con alimentos con gluten
- Lavar bien superficies y utensilios de cocina
- Prestar atención a coladores, sartenes o utensilios de repostería
Estas medidas ayudan a reducir el riesgo de exposición accidental.
La vida social también forma parte de la vida cotidiana de una persona celíaca. Comer en restaurantes o viajar puede requerir algo más de planificación, pero cada vez existe una mayor conciencia en el sector de la hostelería.
Informar al personal del restaurante de que se padece enfermedad celíaca no es una exageración ni una manía alimentaria: se trata de una necesidad médica real.
En muchos países, además, existen asociaciones de pacientes que ofrecen listados de restaurantes y establecimientos que trabajan con protocolos seguros para la preparación de alimentos sin gluten.
El seguimiento médico también es fundamental
A diferencia de otras enfermedades digestivas, la celiaquía no termina en el momento del diagnóstico. El seguimiento médico periódico es una parte importante del tratamiento.
Las recomendaciones habituales recomiendan controles que incluyan serología, analítica nutricional completa y valoración de la densidad ósea. Puesto que muchos adultos presentan déficits de nutrientes, como hierro, vitamina D, calcio o ácido fólico, en el momento del diagnóstico debido a la malabsorción intestinal. Por ello, es importante comprobar su recuperación.
Además, en algunos casos se recomienda evaluar la densidad mineral ósea, especialmente si el diagnóstico se realiza en la edad adulta o si existen factores de riesgo de osteoporosis.
El impacto emocional de la enfermedad celíaca
Un aspecto que a menudo se subestima es el impacto psicológico de vivir con una restricción alimentaria permanente.
La necesidad de controlar los alimentos, leer etiquetas o explicar la enfermedad en situaciones sociales puede generar estrés o sensación de aislamiento, especialmente en los primeros años tras el diagnóstico.
Por ello, muchos especialistas recomiendan buscar apoyo en asociaciones de pacientes celíacos o profesionales de la salud mental cuando la adaptación resulta difícil.
¿Cuándo debería una persona consultar con su médico para descartar celiaquía?
Dado que la enfermedad celíaca puede presentarse de formas muy diversas, existen determinadas situaciones en las que conviene plantearse la posibilidad de realizar un estudio diagnóstico. Entre las señales de alerta más importantes se encuentran:
- Síntomas digestivos persistentes. Diarrea crónica, alternancia entre diarrea y estreñimiento, distensión abdominal frecuente, gases persistentes.
- Anemia por déficit de hierro sin causa clara. En adultos, este hallazgo siempre debe investigarse antes de limitarse a tratarlo con suplementos.
- Pérdida de peso inexplicada. Especialmente cuando no existe un cambio voluntario en la dieta.
- Cansancio persistente. La fatiga crónica puede estar relacionada con déficits nutricionales secundarios a malabsorción.
- Osteoporosis o fracturas por fragilidad. Particularmente si aparecen antes de los 55 años.
- Elevación inexplicable de transaminasas hepáticas. En algunos pacientes con enfermedad celíaca, las alteraciones hepáticas pueden ser la primera manifestación.
- Problemas reproductivos. Entre ellos, infertilidad, abortos de repetición o retraso en la aparición de la pubertad.
- Aftas bucales recurrentes. Las úlceras orales frecuentes también pueden estar asociadas a la enfermedad.
- Antecedentes familiares de enfermedad celíaca. Los familiares de primer grado presentan un riesgo significativamente mayor.
En todos estos casos, un simple análisis de sangre con anticuerpos antitransglutaminasa IgA y determinación de IgA total puede ser el primer paso para orientar el diagnóstico.
Tres mensajes clave sobre la enfermedad celíaca
Para terminar, hay tres ideas fundamentales que conviene recordar sobre esta enfermedad.
- La enfermedad celíaca es frecuente y sigue infradiagnosticada. Puede aparecer a cualquier edad y muchas veces no se manifiesta con diarrea, sino con síntomas como anemia, cansancio persistente u osteoporosis.
- El diagnóstico cambia la vida de los pacientes. Muchas personas que llevaban años con síntomas encuentran una mejoría notable cuando se establece el diagnóstico y se inicia correctamente la dieta sin gluten.
- Nunca conviene retirar el gluten antes de hacerse las pruebas. Eliminarlo por cuenta propia puede normalizar los análisis y dificultar el diagnóstico.
La buena noticia es que, con un diagnóstico adecuado, una dieta bien planificada y seguimiento médico, las personas con enfermedad celíaca pueden llevar una vida plenamente normal.
Datos fundamentales para profesionales y pacientes
A continuación, resumimos los pilares fundamentales y los avances más recientes en el manejo de la enfermedad celíaca en adultos.
1. El valor de la genética: HLA-DQ2 y HLA-DQ8
Para que la enfermedad se desarrolle, es necesaria una predisposición genética específica en el cromosoma 6.
- Capacidad de exclusión: El estudio genético tiene un valor predictivo negativo cercano al 100%. Si un paciente no presenta las variantes HLA-DQ2 ni HLA-DQ8, se puede descartar la enfermedad casi con total seguridad.
- No es un diagnóstico positivo: Tener estos genes no implica ser celíaco. Entre el 30% y el 40% de la población sana los porta, pero solo un 1% o 2% de ellos llegará a desarrollar la patología.
- Utilidad clínica: Es fundamental para resolver discrepancias en las pruebas o para evaluar a pacientes que ya han retirado el gluten de su dieta, ya que los genes no cambian con la alimentación.
2. Monitorización avanzada: Péptidos GIP
Uno de los mayores retos es medir la adherencia real a la dieta sin gluten, ya que los síntomas y la serología no siempre son precisos.
- Detección directa: Actualmente es posible identificar péptidos inmunogénicos del gluten (GIP) en muestras de orina y heces.
- Control de contaminación: Esta herramienta permite detectar ingestas accidentales o voluntarias recientes, ofreciendo un seguimiento mucho más objetivo que el reporte verbal del paciente.
3. Diagnóstico diferencial: La «Gran Simuladora»
En adultos, la celiaquía suele ser seronegativa o presentarse de forma atípica.
- Grupos de riesgo: El cribado activo debe realizarse obligatoriamente en familiares de primer grado (riesgo del 10%), pacientes con diabetes tipo 1, tiroiditis autoinmune o anemia ferropénica de origen desconocido.
- Confusión con trastornos funcionales: Muchos pacientes son diagnosticados erróneamente con Síndrome de Intestino Irritable (SII) o SIBO debido al solapamiento de síntomas como gases y distensión abdominal.
- Atrofia vellositaria: La biopsia sigue siendo el «gold standard» en adultos porque otras causas, como el fármaco olmesartán o infecciones, pueden mimetizar el daño intestinal celíaco.
4. Innovaciones en el horizonte terapéutico
Aunque la dieta estricta es el único tratamiento actual, la investigación avanza en tres vías:
- Bloqueo enzimático: Fármacos como el ZED-1227 buscan inhibir la transglutaminasa tisular para evitar que el sistema inmune reconozca el gluten como una amenaza.
- Inducción de tolerancia: Terapias como KAN-101 intentan «reeducar» al sistema inmunitario para que deje de reaccionar ante la gliadina.
- Inteligencia Artificial: Implementación de algoritmos en endoscopias para detectar patrones de atrofia sutiles que el ojo humano podría pasar por alto.
Recordatorio para pacientes: El diagnóstico medio en adultos puede tardar hasta 9 años. Si presentas fatiga persistente, anemia que no mejora con suplementos o antecedentes familiares, consulta a tu especialista en ICAdig antes de realizar cualquier cambio en tu dieta.
Preguntas frecuentes sobre la enfermedad celíaca en adultos
Sí, la enfermedad celíaca en adultos puede manifestarse exclusivamente con síntomas extraintestinales, como anemia, cansancio o osteoporosis. Incluso puede ser completamente silente, detectándose solo mediante cribado en grupos de riesgo. Por ello, los médicos recomiendan un umbral bajo para solicitar anticuerpos específicos, aunque no haya diarrea.
Se aconseja cribado activo en familiares de primer grado de pacientes celíacos, personas con diabetes tipo 1, tiroiditis autoinmune o anemia inexplicada. También en casos de osteoporosis precoz o alteraciones hepáticas sin causa aparente. Detectar la enfermedad a tiempo permite prevenir complicaciones y mejorar la calidad de vida.
El diagnóstico estándar en adultos combina serología y biopsia duodenal. La antitransglutaminasa IgA junto a IgA total es el primer paso, pero en casos de sospecha alta con anticuerpos negativos se realiza biopsia para confirmar. La genética HLA ayuda a descartar la enfermedad, pero no la diagnostica por sí sola.
No existen beneficios demostrados y puede incluso dificultar el diagnóstico de una celiaquía real. Además, dietas sin gluten no supervisadas pueden generar deficiencias nutricionales en fibra, hierro y vitaminas del grupo B. La recomendación es siempre realizar pruebas médicas antes de iniciar la dieta.
Actualmente, ningún suplemento o enzima sustituye la dieta sin gluten estricta. Los estudios sobre probióticos y latiglutenasa no han mostrado eficacia significativa. La mejor estrategia sigue siendo un plan alimentario supervisado por un dietista-nutricionista especializado y seguimiento médico regular.
REFERENCIAS
Catassi C, Verdu EF, Bai JC, Lionetti E. Coeliac disease. Lancet. 2022 Jun 25;399(10344):2413-2426.
Lebwohl B, Sanders DS, Green PHR. Coeliac disease. Lancet. 2018 Jan 6;391(10115):70-81.